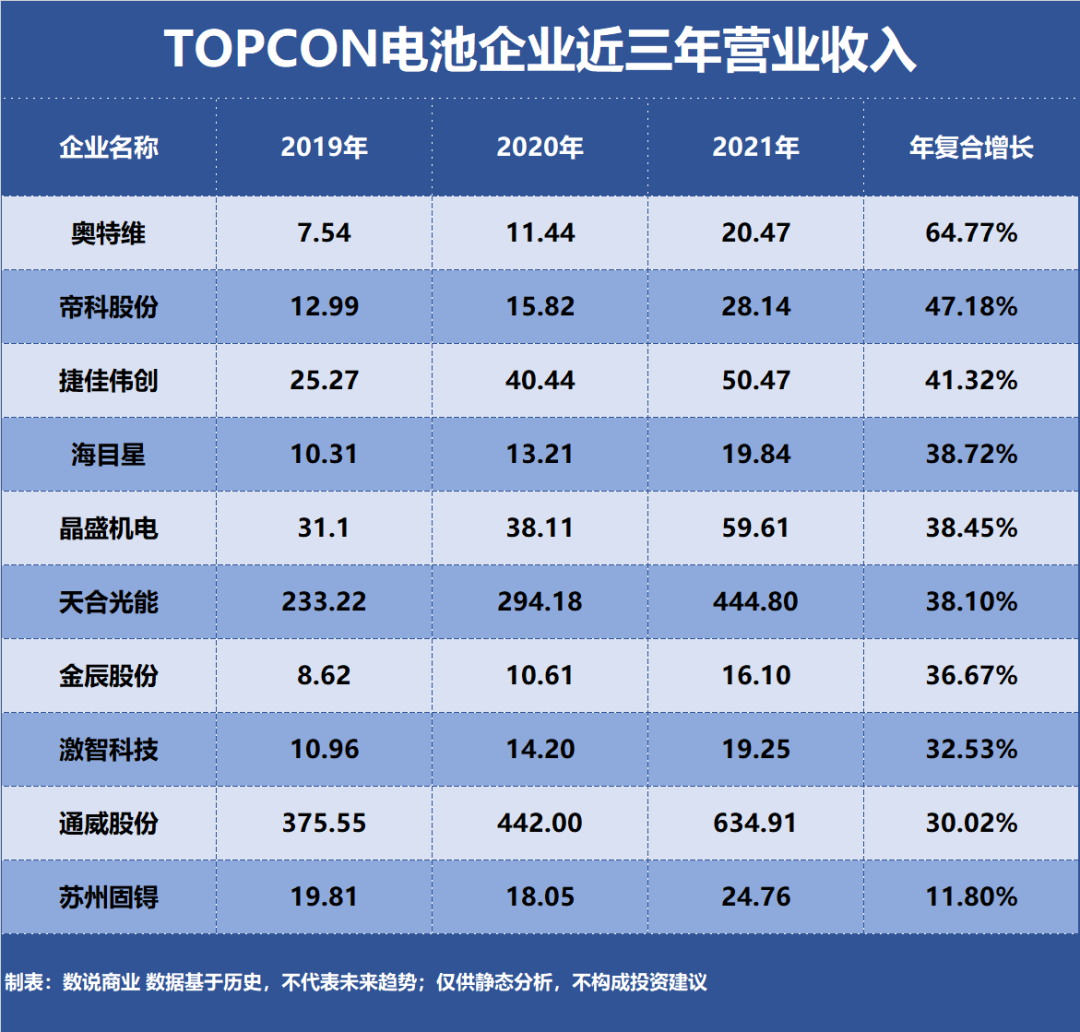
癌症靶向治疗的耐药性机制和联合疗法
前言
在过去的二十年中,对癌症背后的基因缺陷的阐明产生了大量的癌症靶向药物。尽管这些药物最初可能非常有效,但对单一药物治疗的耐药性仍然是一个主要挑战。联合用药有助于避免耐药性,但可能的药物组合的数量远远超过了临床测试的数量。因此,对于靶向药物治疗耐药相关的潜在分子机制的深入理解,将有助于确定有效的药物组合来对抗耐药性,合理的药物组合在癌症治疗中具有潜在的强大潜力。
靶向治疗的历史
自从伊马替尼成功开发用于治疗BCR-ABL驱动的慢性髓系白血病以来,“一种基因异常-一种药物”被视为一种新的药物开发模式。这一概念加速了一系列癌症靶向治疗的发现。
2006年至2020年间,美国食品和药物管理局(FDA)对51种不同靶向药物给予了72项批准,用于18种癌症的36种基因组适应症。例如非小细胞肺癌(NSCLC)中涉及ALK和ROS1的EGFR突变或激活基因重排,黑色素瘤中的BRAF突变,以及最近NSCLC中存在的KRASG12C突变。有资格接受基因组靶向治疗的患者数量从2006年的5%逐渐增加到2020年的13.6%。
乍一看,精准医学的一个主要限制似乎是,只有“功能增益”突变才能用于选择患者进行特定治疗。然而,在1997年发表了一篇开创性的文章后,这种情况发生了变化,这篇文章提出,一种基因的缺失可能会增加对另一种基因生存的依赖。在这种情况下,第二个基因在缺少第一个基因的情况下变得至关重要。两个基因之间的这种关系被称为合成致死性,在癌症治疗中有许多潜在的应用。这一概念最著名的例子是BRCA突变癌症对聚ADP-核糖聚合酶(PARP)抑制剂的选择敏感性。迄今为止,PARP抑制剂已被批准用于与BRCA1/2突变相关的卵巢癌、乳腺癌、前列腺癌和胰腺癌的临床应用。
总之,与化疗相比,靶向疗法可以引起有效反应,毒性较小,但在晚期疾病中,对单剂靶向疗法的耐药性很常见。例如,EGFR抑制剂吉非替尼治疗晚期EGFR突变型肺癌的初步研究表明,与化疗相比,无进展生存率增加了一倍,但最终,所有患者都死于复发。几乎所有其他靶向癌症药物在晚期癌症中作为单一药物使用,其结果都是相似的。这些临床发现引发了对这些药物耐药机制的大量研究。
靶向治疗的耐药性机制
广义地讲,耐药性可分为原发耐药性(患者对药物初始无反应的情况)和获得性耐药(患者最初表现出对治疗的反应,随后出现进展性疾病)。深入了解这些耐药的分子机制可以帮助设计联合治疗来改善耐药。
原发性耐药
理解原发耐药性的潜在机制,重要的是要认识到正常的细胞稳态依赖于信号通路之间和信号通路内的串扰和反馈系统。这意味着一种信号通路的抑制可以导致第二种通路的代偿性增加,以维持体内稳态。这种缓冲确保了正常生物系统中的稳定性,但在癌症治疗的背景下成为一个主要挑战。
BRAF突变的CRC对BRAF抑制的原发抗性可能代表这样一种情况,其中一种信号通路的抑制通过激活另一种生存信号来补偿。研究发现,EGFR或BRAF的抑制在用作单一药物时没有任何作用,但在联合使用时变得很有效。从机理上讲,这是当BRAF被抑制时激活EGFR的反馈回路的结果。BRAF和EGFR抑制剂的组合目前已在美国和欧盟批准用于BRAF突变型结肠癌。
获得性耐药
在获得性耐药的情况下,患者对靶向药物的反应在治疗期间逐渐降低。广义地说,耐药机制可分为通过突变产生的遗传耐药或由癌症基因表达变化引起的非遗传耐药。
肿瘤细胞在进化早期就获得了遗传不稳定性。这些事件触发突变过程,在肿瘤内产生空间遗传多样性,导致高度异质的晚期癌症。随着时间的推移,肿瘤内的异质性也是高度动态的。肿瘤异质性是一个重要的临床挑战,因为它提供了遗传多样性,从而促进了耐药变体的出现。
对小分子激酶抑制剂获得性耐药的最直接机制是药物靶点本身的突变。对于激酶抑制剂,这些突变通常导致在激酶的ATP结合袋中阻断抑制剂与其靶标的结合,或促进ATP更强地结合,从而降低ATP竞争性激酶抑制剂与其底物结合的能力。例如,如对吉非替尼治疗反应中EGFR中的T790M突变,对克唑替尼治疗的反应中ALK中的L1196M突变,对于vemurafenib反应中BRAF45中的T529N突变,对克唑替尼反应中ROS1中的G2032R突变,以及Adagrasib治疗后KRASG12C中的Y96D突变。

除了靶向耐药突变外,癌细胞可以在不直接改变靶癌基因本身的情况下进化出对靶向治疗的耐药性。这种耐药机制通常涉及通过药物靶点上游或下游的功能获得突变或通过平行信号通路的激活导致相同致癌信号通路的再激活的突变。通过这种方式,尽管抑制剂持续抑制初始驱动癌蛋白,但关键的致癌信号仍然存在,由上游、下游或平行激酶驱动。
响应靶向癌症药物治疗的下游途径激活的例子很多。例如,用EGFR抑制剂治疗的肺癌中出现BRAF突变或NF1丢失,EML4ALK驱动的肺癌中ALK激酶抑制剂耐药性病例中KRAS基因扩增,以及BRAF抑制剂抗性黑色素瘤中BRAF下游MEK激酶(MAP2K1和MAP2K2)的突变。

致癌信号的上游激活可以通过超激活途径中的通量来降低下游抑制的效力。例如,在用BRAF抑制剂治疗的黑色素瘤中,激活NRAS基因突变的获得或抑制RAS信号传导的NF1 TSG的丢失。

为了维持细胞存活和增殖,肿瘤细胞还可以招募替代的致癌途径,以绕过最初的药物抑制信号通路,这被称为平行信号的激活。例如,最初依赖于丝裂原活化蛋白激酶(MAPK)途径信号传导的肿瘤可以通过激活PI3K/AKT信号传导来克服MAPK抑制。

除了DNA突变引起的耐药性外,癌细胞还可以通过非突变适应过程引起的转录变化获得耐药性。例如,黑色素瘤对BRAF抑制剂的耐药性可能是BRAF mRNA剪接发生变化的结果,产生较短的BRAF蛋白,对小分子BRAF抑制无反应,这是一种靶向非遗传抗性机制。
除了这些相对简单的基因表达变化主要影响抗癌药物抑制的信号通路外,基因表达中更复杂的变化也可能导致耐药性。上皮间充转化(EMT)是一种进化保守的程序,发生在胚胎发育早期,有大量证据表明,EMT可导致癌症转移和耐药性,包括对化疗、靶向治疗和免疫治疗的耐药性。
此外,肿瘤微环境(TME)可以对靶向药物的反应产生重大影响。TME中耐药性的一个来源是癌症相关成纤维细胞(CAF),CAF可在耐药性中发挥关键作用,CAF分泌的肝细胞生长因子(HGF)可激活HGF受体MET,从而激活BRAF抑制剂抗性黑色素瘤细胞中的MAPK和PI3K–AKT–mTOR信号通路。CAF还可以促进肿瘤的细胞外基质,在癌细胞和治疗药物以及浸润免疫细胞之间形成物理屏障。
克服耐药性的组合疗法
一直以来,人们始终在探索联合疗法来对抗癌症中的耐药性。这导致了一系列改变实践的组合,这些药物组合中的一些已经在临床实践中,而另一些则处于临床开发的早期阶段。
靶向药物可以通过基于多种机制的设计,产生合理的联合疗法。例如合成致死,这种药物特异性合成杀伤力可以通过使用针对两个信号节点(药物A和B)的联合治疗来克服耐药性。此外,当一个肿瘤抑制基因(TSG)由于染色体区域的缺失而丢失时,位于该区域的其他相邻基因可以被共同删除,并导致对某些药物的敏感性增加。

致癌信号的双重阻断,抑制一条通路的多个节点,无论是在驱动癌基因下游还是在驱动癌基于上游,以阻断再激活,已被证明是延长对致癌通路抑制反应的合理有效方法。另一方面,可以在同一途径中使用三种或多种药物或同时靶向两条平行途径的多种药物,以遏制肿瘤生存。

间歇给药可能会导致耐药肿瘤细胞死亡,因为它们在缺乏药物的情况下处于选择性劣势。这导致当再次给药时反应增强,因为药物敏感细胞的比例将在药物停用期间增加。此外,当可以确定耐药细胞的脆弱性时,交替给药是一种潜在的优越选择。药物敏感和耐药亚群的交替治疗可以积极消除耐药细胞,并预防与联合治疗相关的毒性。

此外,由于转录程序的复杂变化而产生的耐药细胞,如EMT、癌干细胞(CSC)和耐药持久细胞(DTPs),可以说更难杀死。它们的特定代谢和基因表达模式可以为它们的选择性消除提供途径。
最后,免疫检查点阻断(ICB)疗法的发展是治疗癌症最具影响力的突破之一。迄今为止,PD-1、PD-L1和CTLA4疗法已被批准用于治疗多种癌症类型,以促进T细胞对癌细胞的杀伤。然而,ICB疗法的耐药依然是一个主要的限制,,人们正在不断地寻找各种有效的ICB组合。这方面可以参见文章:《肿瘤免疫的联合治疗》
小结
我们从艾滋病等疾病中了解到,联合疗法可以将一种致命疾病转变为“慢性疾病”。显示出强大协同作用的理性组合是一种合乎逻辑的治疗方式。未来使用联合疗法将癌症转化为慢性病很可能成为现实。因此,在近期内为患者带来益处可能源于专注于寻找更好的现有药物组合,而不是寻找更多的药物靶点。
参考文献:
1.Rationalcombinations of targeted cancer therapies: background, advances and challenges.Nat Rev Drug Discov.2022 Dec 12.
原文标题:癌症靶向治疗的耐药性机制和联合疗法
-
美国伯克利实验室升级高强度激光系统,可用于癌症放射治疗等研究
2022-12-09 -
【深度】临床感染检测需求增加 病原靶向测序(tNGS)市场发展势头强劲
2022-12-02 -
设计基于T细胞和NK细胞协同作用的癌症免疫疗法
2022-12-01 -
带你了解癌症治疗靶点:PSMA
2022-11-28 -
从整体免疫肿瘤学的视角看TGF-β对癌症免疫应答的调控
2022-11-24 -
超越PI3Ks:靶向疾病中的磷酸肌醇激酶
2022-11-22 -
带你认识癌症靶点:MUC1和MUC16
2022-11-15 -
CAR-NK:癌症免疫治疗的新希望
2022-11-14 -
3D生物打印癌症模型:从基础生物学到药物开发
2022-11-09 -
靶向p53癌症治疗药物的研究进展
2022-11-01 -
靶向间皮素的肿瘤免疫治疗
2022-10-24 -
癌症治疗新的免疫检查点:Siglec受体
2022-10-20 -
CAR-T和CAR-NK实体瘤靶向的解决方案
2022-06-27 -
E3泛素连接酶RNF187可抑制乳腺癌P53信号传导、促进癌症生长
2022-03-28 -
激光助力癌症治疗!全球低强度激光治疗市场2031年将达1.654亿美元
2022-03-28